Содержание
- Общие сведения
- Радикулит поясницы
- Остеопороз
- Сколиоз
- Травмы
- Ревматоидный артрит
- Остеохондроз
- Разновидности
- Возможные причины поясничной боли и ее характерные черты
- Остеохондроз
- Периодические боли
- Постоянные боли
- Боль ниже поясницы
- Болевые ощущения слева и справа
- Боль при люмбаго и защемлении седалищного нерва
- Боли в пояснице при беременности
- Лечебные мероприятия
Общие сведения
Можно выделить две группы причин, способствующих возникновению болей в области поясницы.
Боли могут возникать в результате врожденных или приобретенных заболеваний.
Так, к врожденным порокам в частности можно отнести:
- изменения и расщелины позвонков;
- неправильную форму отростков позвонков, их укорочение или удлинение.
Расщелины позвонков: 1,2-задние, 3,4-боковые, 5-7-передние
Данные проблемы могут протекать совершенно бессимптомно или сопровождаться острой болью при выполнении определенных видов наклонов, сложностью при передвижении, проблемами с мочеиспусканием, умственной отсталостью.
Причины болей в пояснице могут иметь и невралгическую природу при:
- защемлении нервов в позвоночнике (можно охарактеризовать такую боль как сильную и внезапную);
- поясничном остеохондрозе, который развивается в результате сидячего и малоподвижного образа жизни и вызывает тянущие боли из-за перенапряжения мышц;
- люмбоишиалгии, характеризующейся атрофическими изменениями седалищного нерва (чаще всего боль при этом недуге переходит на ягодицу, возникает резко и внезапно).
- рассеянном склерозе (это хроническое аутоиммунное заболевание поражает оболочку нервных волокон спинного и головного мозга, провоцирует боли разной локализации, выраженности и с трудом поддается излечению).
Кроме того, резкие боли подобного характера также могут вызывать:
- дегенеративный сакроилеит — тяжелое заболевание, представляющее собой гнойно-воспалительный процесс на поверхности крестцово-подвздошного сустава;
- остеопороз, причина которого — недостаток кальция в организме или нарушения его обмена (на начальных стадиях заболевание характеризуется хроническими ноющими болями, судорогами, изменением осанки).
Рисунок: остеопороз
Еще один тип болей в поясничном отделе — боли, имеющие отраженный характер.
Они могут выступать характерным симптомом ряда заболеваний разных органов и систем:
- инфекций мочеполовой системы (хламидиоза, уреаплазмоза);
- нестабильной работы кишечника и опухолевых заболеваний ЖКТ;
- геморроя, возникающего от сидячей работы;
- опухолей и полипов в матке;
- осложнений после простудных заболеваний (после ангины, гриппа, ОРВИ);
- радикулитов (провоцируют поясничные боли, отдающие в ногу).
В некоторых случаях причиной могут быть:
- физиологические изменения (беременность, роды, менструация);
- избыточная физическая нагрузка (в частности, подъем тяжестей);
- резкий набор веса;
- эпидуральная анестезия.
Рис.: как нужно поднимать тяжести
Переохлаждение
Самым частым последствием переохлаждения является радикулит.
Это воспалительный процесс, затрагивающий корешки нервов.
Инфекционные процессы возникают на фоне сниженного иммунитета. Периодическое или длительное пребывание на холоде, а также влажный воздух существенно ухудшают сопротивляемость организма.
Нерегулярные физические нагрузки
Часто после длительного пребывания в сидячем положении возникают боли в спине при ходьбе.
Недостаток упражнений и двигательной активности вызывает застой крови и может привести к необратимым изменениям в хрящевой ткани.
Однако любые нагрузки должны быть дозированы, их силу стоит наращивать постепенно.
При резком переходе к сложным упражнениям могут возникать защемления нервов, болезненные смещения внутренних органов.
Занятия профессиональным спортом
К опасным видам спорта относятся:
- культуризм;
- бодибилдинг;
- тяжелая атлетика.
Они предполагают излишнюю нагрузку на мышцы поясницы.
Тревожным симптомом является боль после приседаний со штангой, резких поворотов и наклонов.
Если спортсмену больно ходить, необходимо незамедлительно прекратить тренировки и обратиться к врачу.
Неправильное питание
В рационе обязательно должно присутствовать достаточное количество кальция, фосфора и фтора, которые являются важными составляющими костной ткани.
Особое внимание на потребление кальция, фтора и фосфора должны обратить женщины во время беременности, кормления и климакса.
Кроме того, частые запоры и избыток в рационе жирной и высококалорийной пищи оказывают травмирующее действие на прямой и толстый кишечник.
Это приводит к иррадиирущей боли в пояснице.
Рвота и частая тошнота свидетельствуют о гастрите или язве, при которых может сильно тянуть поясницу.
Боли в пояснице могут быть обусловлены различными причинами, в зависимости от которых варьируется степень выраженности неприятных ощущений. Болевой синдром снижает качество жизни человека, ограничивает подвижность, делает невозможным выполнение обыденных задач.

Есть много причин, которые вызывают боли в спине в области поясницы. Некоторые из них достаточно серьезны и требуют немедленного вмешательства специалистов.
Радикулит поясницы
Поясничный радикулит – заболевание опорно-двигательной системы, при котором наблюдается сдавливание и воспаление спинномозговых корешков. Эта патология имеет вторичный характер, так как развивается на фоне дегенеративных процессов костно-мышечной системы.
Общими симптомами в этом случае являются:
- Болевой синдром, обостряющийся при резких движениях, подъеме тяжестей. Локализация боли зависит от степени поражения. Синдром может охватывать поясничную и ягодичную области, заднюю или переднюю поверхность бедра. Если наблюдается поражение нервных окончаний, которые находятся под первым и вторым поясничными дисками, то у больного возникают прострелы в область поясницы и ягодиц.
- Усиление выраженности боли при кашле, чихании.
- Невозможность длительное время находиться в одном положении.
- Нарушения подвижности: невозможность свободно наклонить туловище вперед, назад или в стороны, неспособность согнуть пальцы нижних конечностей.
Остеопороз
Остеопороз позвоночника – явление, при котором происходит процесс вымывания кальция из костей и нарушение активности клеток, отвечающих за рост костей. При таких условиях кости быстро разрушаются, их плотность постоянно снижается. Остеопороз сложно заподозрить на ранних стадиях развития.
Кроме сильных болей в пояснице, при остеопорозе наблюдаются такие проявления, как:
- хроническая усталость;
- выпирание живота;
- нарушение подвижности позвоночника.

При компрессионном переломе, спровоцированном остеопорозом поясничного отдела позвоночника, наблюдаются острые болевые ощущения, которые усиливаются при пальпации пораженной области, а также спазм мышц.
Сколиоз
При сколиозе поясничного отдела позвоночника происходит отклонение его структур вправо или влево. Эти изменения отражаются на состоянии окружающих тканей: они раздражаются, в мышечно-связочных структурах возникают очаги воспаления.
Чаще всего диагностируют левосторонний сколиоз. У левшей сколиоз развивается с правой стороны.
На начальном этапе сколиоз поясничного отдела может никак не проявляться. Негативные изменения прослеживаются только по результатам рентгенографического исследования.
Характерными симптомами в этом случае, помимо сильной боли в поясничном отделе, являются:
- сутулость;
- отечность в области поясницы;
- боль в области грудной клетки;
- смещение тазового пояса, из-за чего одна нижняя конечность становится короче относительно другой;
- расхождение лопаток.
Травмы
Ушибы поясницы возникают при падении, ударах. Поясничный отдел в наибольшей степени подвержен травматическому влиянию.
Ушибы поясничного отдела – закрытое повреждение тканей и части позвоночного столба, которое не вызывает анатомических нарушений. Нередко такой вид травмы возникает у спортсменов, а также лиц, работающих на производстве.
При ушибе наблюдаются такие дополнительные симптомы:
- образование гематомы;
- покраснение кожных покровов;
- усиление боли при нажатии на место повреждения.
Предлагаем ознакомиться Текстиль для дачи своими руками
Если ушиб тяжелый, возможно нарушение проводимости нервных импульсов отдельных зон поясничного отдела, в некоторых случаях – полная утрата чувствительности.
При травмах поясничного отдела симптоматика более выражена и включает следующее:
- боли при прощупывании пораженной зоны;
- растущая гематома;
- боли при повороте корпусом, невозможность согнуться;
- отеки в области лодыжек, что свидетельствует о нарушении кровообращения;
- паралич и парез нижних конечностей.
Ревматоидный артрит
Ревматоидный артрит позвоночника – еще одна вероятная причина боли в поясничном отделе. В этом случае поражаются суставы, расположенные в данной области.
Другие симптомы: повышение местной температуры над пораженным участком, скопление жидкости в полостях пораженного сустава.
Остеохондроз
Остеохондроз – патологический процесс, при котором межпозвонковые диски утрачивают эластичность. По мере развития заболевания в них образуются трещины, формируются грыжи.
На начальной стадии остеохондроза боли в пояснице возникают редко и не отличаются интенсивностью. В дальнейшем они приобретают выраженный хронический характер. Пациент ощущает скованность в движениях, постоянную усталость. Возникают сложности при сгибании и разгибании спины.
Боль часто отдает в нижние конечности. Параллельно возникают покалывание, онемение.
Если спина болит в области поясницы, это может быть связано с такой опасной патологией, как рак. При этом злокачественная опухоль не обязательно поражает костные структуры позвоночника. В данном случае могут быть поражены поджелудочная железа, которая находится за желудком, поэтому боли могут отдавать в поясницу. Сильные боли указывают на поздние стадии рака.
Разновидности
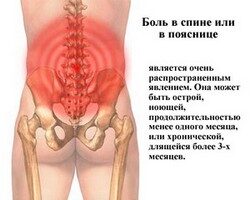
Боль в пояснице
В зависимости от своей локализации:
- локальная. В этом случае болевой синдром проявляется в одном конкретном месте в поясничной области. В некоторых случаях боль отдаёт в ногу. Нередко проявляется боль в спине ниже поясницы;
- генерализованная. В этом случае болевой синдром охватывает не только поясничную область, но также и полностью всю спину.
В зависимости от продолжительности болевого синдрома различают:
- периодические боли;
- постоянные.
Возможные причины поясничной боли и ее характерные черты
Остеохондроз
- Прежде всего, нужно исключить самые опасные состояния – заболевания сердца. Поэтому при болях в верхних отделах спины, в области лопаток, особенно слева, назначают ЭКГ (электрокардиографию), чтобы исключить острый коронарный синдром, инфаркт миокарда, если человек в пожилом возрасте. Миокардит и другие воспалительные заболевания сердца, если возраст молодой.
- Исключаем также и тромбоэмболию легочной артерии или ТЭЛА, как опасное для жизни состояние, если боль сопровождается кашлем и кровью в мокроте, необходима срочная госпитализация.
- Если кардиограмма без патологии, думаем о дорсалгии, в этой части спины правильно называется торакалгия (от латинского слова торакс – грудная клетка) т.е. нарушении самого позвоночного столба или мышц, связанных с позвоночником. Торакалгия может быть вызвана остеохондрозом позвоночника при повреждении грудного отдела. Это самая частая причина. Усиление боли происходит при движении, особенно при повороте. Если смотреть на такую спину, видно, как напряжены мышцы вокруг больного места. Связаны эти боли с каким-то определенным событием – поднял тяжесть, продуло, перенервничал, была большая нагрузка на спину. Часто сопровождается болями в области грудины, ноющими, усиливающимися ночью в положении лежа. Если боли свежие — назначаются уколы обезболивающих, витамины группы В, миорелаксанты, все проходит в течение 3 дней, редко недели. Если есть повреждение самого позвоночника – грыжи межпозвоночных дисков, повреждения корешков нервов, которые отходят от позвоночника – лечение длительное. Здесь необходимо сделать рентген и таких пациентов ведут невропатологи. Потому что формируется хроническая боль, с которой труднее справляться. На этом этапе подключаются более сильные препараты.
- Плечелопаточный периартрит – воспаление связочного аппарата сустава лопатки и плеча. Болит в области лопатки, всегда беспокоит с одной стороны, чаще с правой (какой рукой работал). Лечение такое же, как при дорсалгии.
- Нельзя исключать патологии плечевого сустава – артрита или травмы. Бывает, что боли отдают в спину.
- Из внутренних органов на уровне верхней части спины находятся легкие. Болеть спина начинает, когда воспаление переходит на плевру – оболочку легких, богатую болевыми рецепторами. Боли сильные, усиливаются при дыхании, чтобы снизить боли, люди ложатся на больную сторону. Если есть температура и боли в груди – врач обязательно подозревает нарушения в легких. Делаем рентген, на котором, чаще всего, хорошо все видно. Лечение всегда в стационаре. Воспаление плевры – плеврит — бывает от разных причин. Вызывать его могут бактерии, вирусы, туберкулезная микобактерия и другие инфекции.
- Спонтанный пневмоторакс — попадание воздуха в плевру. Часто бывает у астеничных молодых людей с наследственным дефектом соединительной ткани (дисплазия соединительной ткани или ДЗСП). Случается при сильном кашле во время ОРВИ, резком глубоком вдохе, травме.
- Если у больного есть онкологическое заболевание, в первую очередь врач думает о метастазах, которые могут быть и в позвоночник, и в легкие. И очень часто метастазы в эти органы дают заболевания молочной железы, желудка, желчного пузыря, женских органов, почек.
- Остеохондроз позвоночника на уровне поясничного отдела проявляется как люмбалгия – это боль без иррадиации в ногу, а люмбишалгия – когда боль распространяется по наружной поверхности бедра. Это бывает при защемлении корешков нервов. Поэтому врач проверяет, так называемые «корешковые симптомы» или симптомы натяжения. Пациент ложится на спину и поднимает одну и вторую ногу. При защемлении нерва из-за боли ногу можно поднять только под небольшим углом.
- Примерно на этом уровне расположены почки. Тут врач проверяет симптом
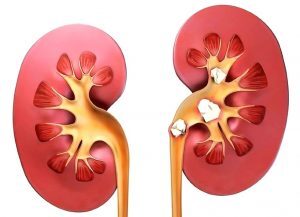 Пастернацкого, т.е. несильно поколачивает спину в предполагаемой области почек, и если появляется боль, значит почки больны. Чаще это признак острого воспаления почек или мочекаменной болезни. Поэтому в алгоритм обследования болей в поясничной области спины обязательно входит общий анализ мочи. При воспалении почек, остром пиелонефрите или обострении хронического, бывает высокая температура, боли в пояснице могут быть при малейшем прикосновении. В общем анализе мочи повышено число лейкоцитов – воспалительные изменения.
Пастернацкого, т.е. несильно поколачивает спину в предполагаемой области почек, и если появляется боль, значит почки больны. Чаще это признак острого воспаления почек или мочекаменной болезни. Поэтому в алгоритм обследования болей в поясничной области спины обязательно входит общий анализ мочи. При воспалении почек, остром пиелонефрите или обострении хронического, бывает высокая температура, боли в пояснице могут быть при малейшем прикосновении. В общем анализе мочи повышено число лейкоцитов – воспалительные изменения. - Камни бывают не только в почках, но и в желчном пузыре. Очень часто путают боли от патологии позвоночника и боли от воспаления желчного пузыря. Желчный пузырь расположен справа под ребром, а боли отдают в правую половину спины. Но этот орган так коварен, что боли при холецистите могут отдавать в правое плечо, в поясницу и даже в ногу. Камень может «сидеть» не только в самом желчном пузыре, но и в протоке. Может камня не быть, а быть воспаление желчного пузыря и протоков, вызванное, например, лямблиями, описторхами и другими паразитами. Обычно воспаление желчного пузыря выявляется при пальпации живота и определении специальных рефлекторных симптомов воспаления желчного пузыря. Если выявлены признаки холецистита, пациента отправляют делать УЗИ брюшной полости и к гастроэнтерологу. Если желчекаменная болезнь в стадии обострения – это уже хирургическое лечение. Коварна эта болезнь тем, что может не быть температуры, горечи во рту, жидкого стула, а только боли. Это происходит при длительном течении, когда уже сформировалась хроническая боль.
- Воспаление поджелудочной железы – панкреатит. Боль часто отдает в спину, только уже слева. Это случается тогда, когда воспаление охватывает хвост поджелудочной железы. Если воспаление в области головки, то боли отдают в поясницу справа и посередине. Здесь все понятнее, острый панкреатит просто не может протекать без диспептических явлений. Здесь, кроме сильных болей, чаще всего это «кинжальные» боли в животе, может быть тошнота, рвота. И, конечно такие боли всегда связаны с нарушением диеты, это приём крепкого алкоголя в сочетании с жирной пищей. Острые процессы – работа для хирургов. Потому что поджелудочная железа может начать переваривать саму себя, это называется панкреонекроз и требует экстренного вмешательства. Если процесс хронический – это наблюдение гастроэнетролога. И диета с исключением жирного.
- Герпес Зостер – опоясывающий лишай. Возникает в области спины, чаще поясницы. Сначала появляются боли, потом герпетические высыпания в виде маленьких пузырьков. Вызывается одним из видов герпетической инфекции. Лечит обычно терапевт и невропатолог. Боли могут быть очень сильные, жгучие. Это вирус распространяется по ходу нерва. Иногда от начала болей до высыпаний проходит неделя и диагноз установить трудно.
- Самая распространенная причина — проявления остеохондроза позвоночника. Нарушение или дегенеративные изменения в позвонках на уровне пояснично-крестцового сочленения, боль отдает в копчик или вверх по позвоночному столбу.
- Гинекологические причины могут давать боли в спине (всё зависит от анатомического положения) — воспалительные заболевания женских органов.
- Мочекаменная болезнь, если камень проходит по мочеточнику, чаще бывает в боковых нижних отделах живота, но может быть и со стороны спины.
- Патология тазобедренного сустава (как в нашем случае, который приведен вначале статьи), артрит, артроз или даже перелом шейки бедра могут давать боль в пояснице.
- Заболевания прямой кишки – геморрой, опухоли доброкачественные или злокачественные (если опухоли злокачественные, они дают боль не только сами по себе, но может быть боль и от метастазов в позвоночник, печень, легкие).
- Наконец, заболевания простаты — это может быть доброкачественная дисплазия предстательной железы, может быть рак простаты. Эти заболевания развиваются в зрелом возрасте, поэтому часто протекают длительно, даже без видимых симптомов, но при ослаблении организма могут дать метастазы в поясничный отдел позвоночника, в легкие, в местные лимфоузлы.
Предлагаем ознакомиться Как класть навоз с торфом в теплицы
При следующих симптомах врач подозревает онкологию и направляет на углубленное обследование:
- боли в спине плохо проходят при лечении обезболивающими,
- снижение массы тела,
- субфебрильная температура (37–37,5 градусов которая долгое время не проходит),
- анемия, снижение гемоглобина, внешне это выглядит как бледность или желтушность кожи, синюшный оттенок губ, «круги» под глазами,
- повышение скорости оседания эритроцитов (СОЭ) в общем анализе крови,
- склонность к кровотечениям.
1. Прежде всего нужно пройти рутинные тесты – общий анализ крови, общий анализ мочи. Это даст нам представление о состоянии организма, воспалительных процессах в нем, состоянии мочевыделительной системы. Если мы видим изменение в анализе мочи, то сразу подозреваем, что боли вызваны именно болезнями почек.
2. Биохимческий анализ крови, учитываются печеночные тесты (АЛТ, АСТ, билирубин, ЩФ), СРП (С-реактивный белок), ревматоидный фактор — показатели активности воспаления, количество белка, соотношение разных видов белка в крови – альбуминов и глобулинов и другие показатели, если врач подозревает какое-то заболевание.
3. Онкомаркеры – при подозрении на опухолевый процесс.
4. Тесты на инфекционные заболевания: ВИЧ, вирусные гепатиты, туберкуез, сифилис.
5. Рентгеновский снимок позвоночника – показывает изменения в позвоночном столбе, наличие грыж позвонков, метастаз опухолей, воспалительных явлений.
6. КТ позвоночника и внутренних органов – очень важное обследование, на нем лучше и подробнее чем на рентгене видны изменения в тканях.
7. МРТ – более дорогой и информативный метод, применяется, чтобы уточнить результаты компьютерной томографии. Можно проводить сочетанные обследования, которые захватывают внутренние органы и сам позвоночник. Это обследование позволяет точно выявить причины повреждения внутренних органов.
8. Если врач думает о каком-то редком заболевании, то назначает специальные обследования (на аутоиммунные заболевания, редкие инфекции, более углубленные исследования для определения состояния организма).
Лечение болей в спине, разумеется, назначается в зависимости от причины. Но начинаем мы всегда с обезболивающих – нестероидных противовоспалительных препаратов или спазмолитиков.
Несмотря на многообразие причин боли в спине, наша медицина достаточно развита, чтобы установить точный диагноз и приступить к лечению. Самое главное – не запускать болезнь и обратиться к врачу, если боли не проходят в течение трех дней, не говоря уже о длительных интенсивных болях.
Периодические боли
Своё название данный симптом получил из-за того, что он пропадает после того, как будет устранён очаг боли, и человек полностью выздоровеет. Чаще всего дискомфортные ощущения данного типа проявляются в результате ненормированных физических нагрузок или физиологических особенностей тела человека. Но нередко причиной появления периодических болевых ощущений становятся патологии внутренних органов острого характера. Стоит отметить, что боли, причиной которых являются именно недуги жизненно важных органов, могут быть двух видов:
- иррадиирующие;
- отражённые.
Постоянные боли
Обычно причинами проявления болей данного типа являются:
- воспаление в костных и хрящевых структурах;
- процессы дистрофии и деструкции в костях и хрящах;
- нарушения обращения крови в сосудах ног.
Намного реже причиной постоянной боли в поясничной области является поражение мышечных структур или же внутренних органов. О прогрессировании болевого синдрома данного типа говорят в том случае, если устранить патологический очаг практически не представляется возможным, так как механизм дистрофии костей и хрящей уже был запущен.
Основные причины проявления постоянных болей:
- поражение нервных волокон, которые выходят из позвонков поясничного отдела;
- поражение нервных узелков, локализующихся возле позвоночного столба в области крестцового отдела, а также поясничного.
Боль ниже поясницы
Тянущая и ноющая боль в пояснице внизу развивается при ряде заболеваний позвоночника. Кроме того, у женщин ноет в области поясницы в период менструации. В таком случае может болеть живот и спина одновременно. Также этот симптом проявляется при болезнях половой сферы (аднексит, сальпингоофорит, оофорит), тазовой брюшины. Иногда болит и ноет спина внизу, когда причиной является кишечник, а также воспаление аппендикса. Она, как правило, не стихает и в положении лежа.
Предлагаем ознакомиться Мини теплица для цветов
У мужчин ноющая или резкая боль в пояснице может развиваться при болезнях простаты.
Резкая боль в нижней части спины возможна при недугах мочевого пузыря. Узнать точный диагноз поможет врач.
Болевые ощущения слева и справа
Если болит поясница справа и слева одновременно, то это может свидетельствовать о развитии гепатита, пиелонефрита, холецистита. Боль в пояснице справа также проявляется при воспалении придатков матки, простаты. Болевые ощущения справа сзади в районе подреберья могут развиваться при плеврите, пневмонии.
Боль в ягодице справа у женщин возникает как при остеохондрозе, так и при повреждении связок и мышц в этой области.
Нередко вопрос, почему болит поясница, задают представительницы прекрасной половины человечества. Боль в пояснице справа или слева может быть одним из первых признаков прогрессирования опасных гинекологических заболеваний.
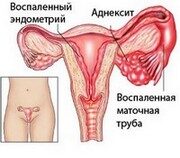
Аднексит
Причины проявления боли в пояснице справа и слева у женщин:
- аднексит. Преимущественно болевые ощущения локализуются внизу живота, но также часто отдают в поясницу и даже в ногу;
- перекрут кисты яичника;
- климакс;
- беременность.
Боли в пояснице слева или справа у представителей сильного пола нередко проявляются из-за особенностей их профессиональной деятельности. Но также они могут сигнализировать и о прогрессировании следующих патологий:
- простатит;
- эпидидимит. Основным местом локализации боли является паховая область. Но также она может отдавать с поясницу и ногу.
Боль при люмбаго и защемлении седалищного нерва

Если тянет поясницу, причины этого могут быть связаны с защемлением седалищного нерва. В случае защемления или воспаления седалищного нерва, а также при радикулите боль бывает разная. Больной иногда чувствует прострел в спокойствии и при движении, иногда в спине колит, печет, жжет, горит. Возможно чувство онемения. При этом болевые ощущения могут быть как умеренными, так и очень сильными, нестерпимыми.
Седалищный нерв – наиболее длинный в организме. При его защемлении болевые ощущения проявляются только с одной стороны. Где именно, зависит от пола пациента: как правило, справа у девушек и слева у мужчин. Чаще всего ощущение резкого прострела появляется, когда встаешь из положения лежа, когда стоишь и меняешь положение тела.
Люмбаго– в народе этот недуг называется радикулитом. Внезапный прострел, который проявляется после сильной нагрузки, резкого движения, продолжительного пребывания в одной позе или при переохлаждении, простуде. Если заболела спина, приступы вынуждают принимать такое положение, в котором боль утихает.
Боли в пояснице при беременности
Многие женщины спрашивают о том, что делать, если болит спина в пояснице в период беременности. Сложно понять, что делать, когда нельзя применять многих лекарств, в частности, антибиотиков, и чем лечить такое состояние.
Причины жжения и боли в период вынашивания малыша связаны с тем, что в это время организм женщины подвергается повышенной нагрузке. По мере роста плода меняется центр тяжести, и часто будущие мамы жалуются на боль в пояснице при наклоне вперед, а позже – на постоянную боль и жжение в области спины. Кроме того, при беременности в процессе физиологических изменений отмечаются другие проявления – болит голова и грудь, выпадают волосы.
В период беременности происходит расслабление бедренно-крестцовых суставов, так как организм готовится к родам. Это также является причиной напряжения позвоночника и болей в спине.
Каждая женщина, которая ждет ребенка, должна обязательно проконсультироваться с врачом. Особенно важно сделать это в том случае, если проблемы со спиной наблюдались ранее. Важно обратиться к специалисту, сфера деятельности которого шире, чем гинекология, и определить, как действовать, чтобы предотвратить негативные проявления.
Чаще всего при беременности болит спина в области почек у женщин, которые ранее страдали остеохондрозом, искривлением позвоночника, мышечными болями. Однако следует учитывать, что болевые ощущения в области почек – это иногда симптомы болезней внутренних органов. Так, боль в почке слева может свидетельствовать о воспалительных процессах мочеполовой системы.

Если болит седалищный нерв при беременности, практикуется мануальная терапия, специальные упражнения. Любые лекарства назначает только специалист. Очень важно в точности выполнять все рекомендации врача. Только в таком случае можно свести к минимуму все негативные проявления.
Лечебные мероприятия
Обычно пациентов волнует не только вопрос, почему болит поясница, но также им интересно, что же делать в такой ситуации? Алгоритм действия может различаться в зависимости от того, известна ли причина боли или нет.
Если больной не имеет понятия, что же спровоцировало острую боль в пояснице, то первое, что ему нужно сделать, это измерить температуру своего тела. Если она повышена, значит, высока вероятность, что болезненные ощущения спровоцированы прогрессированием инфекционных или воспалительных процессов. Самостоятельно делать ничего не рекомендуется – лучше сразу вызывать врача или отправиться в медицинское учреждение для консультирования и диагностики.
Если причиной боли является растяжение мышечных волокон или ушиб, то в таком случае можно начать делать следующее:
- принять антивоспалительные средства. Такая мера лечения поможет унять болевой синдром и снизить интенсивность воспаления;
- самостоятельно для лечения можно принять мочегонный препарат;
- фиксация мышц и костей поясницы посредством полотенца.
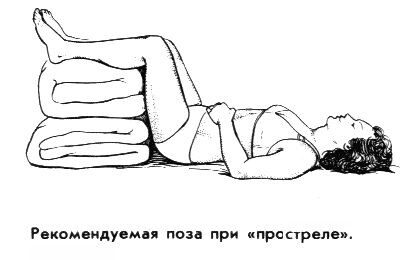
Рекомендуемая поза при боли в пояснице
Чего нельзя делать:
- если имеет место систематическое проявление боли в пояснице, которая ещё и отдаёт в ногу, то принимать обезболивающие постоянно не рекомендовано. Устранение основного симптома (боли) может впоследствии затруднить процесс диагностики;
- в качестве метода лечения нельзя прибегать к прогреванию. Многие люди уверены, что если прогреть поражённое место, то боль утихнет. Это не так;
- не нужно сразу отправляться на лечение к мануальному терапевту, если нарушено положение позвонков. Такие изменения могут быть следствием дистрофических процессов, поэтому никакие меры лечения применять нельзя до того момента, пока не будет пройдено полное обследование организма.
Лечением боли в поясничной области занимается врач невропатолог. План лечения разрабатывается в зависимости от того, что же спровоцировало проявление болезненных ощущений. Методы могут быть как консервативными, так и операбельными. Обычно сначала врачи принимают решение прибегнуть к консервативным методикам лечения, и только ввиду их неэффективности прибегают к хирургическому вмешательству.
Медикаментозное лечение может заключаться в приёме таких лекарственных средств:
- антибиотики;
- антивоспалительные;
- глюкокортикоиды;
- диуретики;
- спазмолитики;
- пробиотики и прочее.




